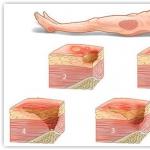
Пролежень — это открытая рана на поверхности кожи. В особо запущенных случаях она достигает глубоких мышечных слоев, и характеризуется обильными некротическими поражениями тканей, зачастую с подсоединением бактериальных инфекций. Пролежни образуются по причине механического сдавливания локальной сети мелких кровеносных сосудов при длительном нахождении пациента в одном положении. Подобные нарушения, как правило, образуются у лежачих или сидячих больных, которые не могут или по каким-то причинам не хотят регулярно менять положение своего тела.
Стадии пролежней и причины, способствующие их появлению
Нарушение подвижности — одна из самых частых причин, вызывающих развитие пролежней в результате компрессионного воздействия на кровеносные сосуды подкожной клетчатки. Чаще всего пролежни отмечают у слабовидящих пациентов, находящихся под наркозом, страдающих тяжелыми психопатологическими состояниями, имеющих в анамнезе тяжелые патологии опорно-двигательного аппарата или центральной нервной системы, восстанавливающихся после тяжелой операции или травмирования. Пациенты, в силу ряда причин, не могут изменять положение своего тела достаточно часто, а воздействие собственной массы тела оказывает серьезное давление особенно на те участки кожи, которые выпирают над общей поверхностью.
Второй по значимости причиной развития пролежней является разрыв мелких кровеносных сосудов, питающих определенную область ткани, вследствие перетягивания пациента по постели, вытаскивания из-под него мокрого белья или простыни, а также пододвигания судна.
Различают несколько осложняющих факторов, которые, помимо всего прочего, способствуют развитию пролежней.
- Ограничение подвижности суставов (контрактуры) и повышенный тонус скелетной мускулатуры (спастичность)
Препятствуют нормальному перемещению тела пациента. Контрактуры суставов чаще всего возникают при повреждениях сухожилий, артритах, рубцовых образованиях на поверхности кожного покрова либо нарушениях нервной регуляции центрального генеза. Тяжелые повреждения церебрального или спинно-мозгового аппарата нередко приводят к спастическому состоянию мышечной массы в области конечностей и брюшной полости.
- Одним из самых важных стимулов смены положения тела являются болевые ощущения
Различные неврологические нарушения или длительный прием обезболивающих препаратов могут значительно снижать порог болевой чувствительности , тем самым не сообщая сознанию о необходимости репозиционирования тела.
- Повышенная болевая чувствительность вследствие хирургических или травматических ран
Это может вынуждать пациента постоянно занимать статичное положение.
- Значительную роль в противостоянии патологическим процессам в результате передавливания кровеносных сосудов и нервных окончаний играет физиологическое состояние кожных покровов
Крепкая эластичная кожа обладает достаточной устойчивостью против развития пролежней. Напротив, истонченный, атрофированный эпителий в силу пониженной способности в регенерации достаточно быстро разрушается при нарастающем дефиците питательных веществ, поступающих с кровью. Такие явления часто возникают при приеме некоторых лекарственных средств, оказывающих влияние на водно-солевой обмен в организме и гормональные препараты.
- Понижение регенеративных функций кожного эпителия
Истончение кожно-эпидермального сочленения и органические деструкции капилляров подкожной клетчатки свойственно для пациентов старческого возраста. Поэтому развитие пролежней у пожилых людей всегда протекает быстрее и чревато осложнениями.
- Кожа становится более восприимчивой даже к незначительному воздействию травматических сил в результате деэпителизации, возникающей, как правило, при трении и действии поперечных сил при перетягивании пациента
Потертые места на коже обладают сниженным барьером защиты от бактериального обсеменения , а также характеризуются низким содержанием трансэпидермальной воды, что приводит к мацерации кожных покровов с их последующим расслоением.
- Постоянное воздействие повышенной влажности на кожные покровы
Может возникать в результате недостаточного ухода за пациентом также приводят к повреждению наружных кожных покровов. Ситуация усугубляется агрессивным воздействием веществ, содержащихся в кале и моче пациента.
- Грязное белье
Это — одна из основных причин развития патогенной микрофлоры в образовавшихся язвенных поражениях на кожных покровах. Температура и влажность язвенного очага создает наиблагоприятнейшие условия для развития патогенных микроорганизмов , достаточно устойчивых к местной терапии антибиотиками. Запущенность подобных процессов нередко приводит к переходу от локализованного гнойно-инфекционного процесса к генерализованной форме. У ослабленных больных часто развиваются бактериемия, сепсис, мионекрозы или .
- Недоедание, недостаточное количество белка в пище, а также анемия
Отражают общее состояние пациента к устойчивости против поражений кожных покровов инфекционного и неинфекционного типа. Плохое питание ингибирует возможности иммунной системы организма против воздействия патогенных факторов . Кроме того, анемия приводит к плохой грузоподъемности кислорода эритроцитами. Ситуация еще более ухудшается с развитием сердечно-сосудистых патологий и гиповолемии.
- Реперфузия
Восстановление нормального кровотока на ишемизированном участке, по мнению многих специалистов, также способствует пролонгации некротических процессов. Накопленные в период венозного застоя продукты метаболизма распространяются по области воздействия, тем самым повышая токсичность на этом участке.

У пациентов с нормальной чувствительностью, мобильностью и отсутствием психопатологических отклонений пролежни образуются крайне редко. Обратная связь от подкожных рецепторов, сигнализирующих в головной мозг о начинающихся ишемических процессах в области компрессионного воздействия на кровеносные сосуды, заставляет человека изменять положение тела на сознательном или бессознательном уровне.
Развитие пролежней протекает стадийно, причем, чем дальше стадия, тем сложнее оказывать терапевтическое воздействие на язвенно-некротические образования.
- Первая стадия характеризуется целостностью кожных покровов в области компрессионного воздействия и наличием устойчивой гиперемии длительное время после исключения давления.
- Вторая стадия — гиперемия подкожной клетчатки на фоне ранних стадий физического повреждения эпителиальных поверхностных слоев. Наблюдают ороговение и отслоение кожного эпителия в месте компрессионного воздействия.
- Третья стадия — образование глубокой, мокнущей язвы с полным нарушением всех слоев кожи и перехода патологических процессов некроза в подкожную клетчатку и мышечную ткань.
- Четвертая стадия характеризуется очень глубоким распространением патологических процессов, вплоть до костей и мышечных фасций.
Патофизиологические основы образования пролежней
Впервые патологические процессы образования пролежней были описаны в 1873 году Д. Пагетом, который довольно точно определил развитие некротических процессов в результате сдавливания локальной подсети мелких кровеносных сосудов. На развитие пролежней оказывают влияние многие факторы, однако в основе процесса всегда лежат ишемические явления, приводящие к разрушению клеточной мембраны, а в дальнейшем и к клеточной смерти в результате недостаточности трофики тканей.
С этой точки зрения, пролежни развиваются при длительном, постоянном давлении на одну и ту же область, что нарушает кровообращение одного и того же участка ткани.
- Для развития ишемии необходимо компрессионное воздействие на артериальные капилляры не менее, чем 32 мм ртутного столба и от 12 мм — для венозных капилляров.
- Передавливание артериол способствует недостаточности притока свежей крови, насыщенной кислородом и питательными веществами, а сдавливание венул существенно затрудняет кровяной отток, богатый продуктами тканевого метаболизма.
- Соответственно, кроме ишемических проявлений, наблюдают еще и застойные процессы в сдавливаемых тканях , что значительно осложняет патологический процесс.
Обычно ткани живого организма в норме способны выдерживать гораздо большее давление, чем показатели, указанные выше. Тому способствует достаточная эластичность и крепость клеточных стенок. Однако компрессионное воздействие на участок более 2 часов перекрывает возможности тканей дефицитом трофики.

Развитие пролежней чаще всего происходит в областях кожных покровов, которые наиболее плотно соприкасаются с поверхностями. Документально зафиксированы показатели давления на конкретные анатомические области пациента, в зависимости от положения тела. Так, при лежачем состоянии наиболее подверженными риску развития пролежней являются:
- крестец;
- пятки;
- затылок.
На них оказывается давление около 40-60 мм ртутного столба. На грудь и колени приходится около 50 мм, если пациент лежит на животе. В сидячем положении наиболее сильно подвергаются компрессионному воздействию седалищные бугры — около 100 мм ртутного столба. Нужно отметить, что конституция человека не играет значительной роли в развитии пролежней — чем крупнее человек, тем более развита у него клеточная строма. Исключение составляют пациенты с избыточным весом, однако у них компенсация давления на сосуды выполняется с помощью дополнительных амортизационных качеств жировой прослойки.
По достижении третьей стадии патологический процесс ускоряется, он характеризуется уже более тяжелым поражением мышечной ткани, которая более требовательна к обеспечению кислородом и выведению продуктов метаболизма. По этой причине выставляют срок «точки невозврата» в 2 часа, по истечению которого начинаются необратимые изменения в мышечных тканях. Что касается отдельно взятых кожных покровов, то они могут выдерживать компрессионное воздействие до 12 часов.
Стоит отметить, что, кроме непосредственной недостаточности кровяного снабжения, в сдавленном участке нарушаются процессы регуляции тканевой деятельности по причине сдавливания нервных окончаний.
Особенности локализации пролежней, симптоматика и постановка диагноза
Пролежни, как правило, описывают с точки зрения расположения патологического участка и глубины захвата нижележащих тканей.
- Около 70 % всех мест, где пролежни образуются чаще всего, приходится на области седалищных бугров, больших вертелов бедренной кости .
- На пятки, гребни подвздошной кости, лопатки и локтевые суставы приходится около 15-25 %.
- Оставшаяся процентная доля распространяется на любые места тела пациента, соприкасающиеся длительное время с какими-либо поверхностями , например, при неправильном наложении гипсовых повязок.
Стоить отметить, что образование пролежней в ротовой полости часто встречается в области стоматологии. Области чаще возникают в точках давления зубных протезов, а также в межзубном щелевом пространстве на десне, чему способствует набивание плотных образований из пищевых масс.

Как правило, постановка диагноза на пролежень не представляет особого труда — визуально и органолептически можно с достаточной степенью уверенности определить развитие ишемических процессов на участке, подвергаемом компрессионному воздействию. Однако в случаях, когда не отмечается улучшений при корректной терапии пролежневых образований, может потребоваться дополнительная диагностика с целью выявления сторонних патологий, в том числе и онкологического плана. Кроме того, необходимо исключение остеомиелита , особенно в случаях глубоких пролежневых поражений тканей.
Полный анализ крови с дифференцировкой может показывать повышенное содержание белых кровяных клеток, что позволяет судить о возможной генерализации патологического процесса за пределы пролежня, а также на развитие инвазивной инфекции. Скорость оседания эритроцитов выше 120 мм/ч и число лейкоцитов более 15 000 кл/мкл заставляет проводить ряд дополнительных исследований на остеомиелит.
Качество питания , как неотъемлемый фактор благоприятной пролежневой терапии, определяют по наличию в сыворотке крови уровня альбумина, преальбумина, трансферина и количества общего белка.
Биопсию раневых тканей выполняют в случае отсутствия улучшений, несмотря на надлежащий уход за пролежнями. Это обследование проводят с целью определения видовых разновидностей бактериальной флоры, заселяющих раневую поверхность, а также для исключения злокачественного роста клеток. Всякий раз, когда наблюдается обострение пролежня, находящегося в стадии ремиссии несколько месяцев или лет, биопсия обязательно должна быть выполнена.
Такой эффект чаще всего наблюдается при развитии злокачественных процессов в застарелых ранах.
Коротко о лечении и профилактике пролежней
Стоит отметить, что не существует панацеи лечения пролежней. Обязателен ряд последовательных мер, способствующих скорейшему избавлению от развивающего патологического участка.
- Необходимость максимального восстановления кровообращения и иннервации в месте сдавливания.
- Удаление образовавшихся некротических масс в патологическом очаге.
- Способствование скорейшему заживлению образовавшихся ран.
Всегда нужно помнить о том, что появление пролежня — это показатель запущенности пациента в плане надлежащего ухода и корректности используемой терапии. Поэтому, если пациент неспособен самостоятельно менять положение тела, за ним необходимо закрепить обслуживающий персонал, желательно в лице одного и того же человека, который всегда будет в курсе индивидуальных особенностей развития возможных патологических процессов. К сожалению, в условиях современного российского стационара, функционирующего за счет государственной поддержки, это — практически невыполнимая задача.
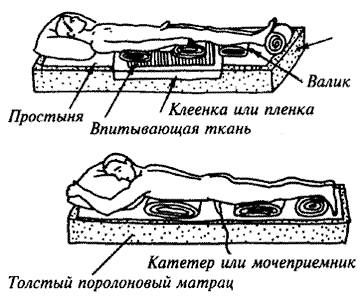
В дополнительном обслуживании нуждаются абсолютно все пациенты, передвижение которых ограничено инвалидным креслом, лежачие больные, страдающие парезом или параличом отдельных частей тела, а также болезнями, снижающими уровень мозговой деятельности. Особое внимание требуется людям со следующими патологиями:
- недержание мочи и кала;
- находящиеся на стадии истощения;
- страдающие ожирением;
- болеющие сахарным диабетом;
- имеющие осложнения инсульта в анамнезе.
Что относят к основным принципам профилактики развития пролежней?
- Снижение компрессионного воздействия, эффекта трения или поперечного сдвига тела.
Пролежни – это участки кожи и тканей, которые испытывают определенное воздействие. Оно приводит к нарушению кровообращения и питания тканей, а затем к атрофии, и некрозу. Факторы, приводящие к образованию пролежней, классифицируют и разделяют на две категории:
- внешние;
- внутренние.
Важно! Только комплексная оценка внешних и внутренних факторов дает возможность правильно назначить схему лечения и ухода за лежачим больным.
Внешние факторы
Есть четыре основополагающих внешних фактора, способствующие образованию пролежней, они представлены в таблице. Трение, в последних исследованиях, выделяют в отдельную категорию факторов образования пролежней.
- Давление . По причине давления на ткани и кожные покровы образуются пролежни. Сдавливание обычно более сильное в местах, где кости находятся близко к поверхности кожи, например, область , локти. Пролежни при этом имеют округлую форму и четкую границу.
- Срезывающая сила . Повреждение тканей может происходить, когда пациент сдвигается в постели. Сдвиг тканей относительно поверхности способствует образованию глубоких пролежней, причем можно сразу не заметить, что под кожей идет воспалительный процесс. Кожа над повреждением может быть без каких-либо патологий в течение двух недель. После того как гематома или рана проступают они имеют нечеткую, рваную границу.
- Трение . Если позы лежачего больного меняют, но недостаточно часто меняют и оно остается влажным от пота или мочи, то трение о такую поверхность ведет к образованию серьезных повреждений кожи. Наиболее типичные места появления таких образований – это , локти. Раны, вызванные трением, выглядят загрязненными и имеют рваный край.
- Микроклимат кожи . и влажность в местах наибольшего давления должна оставаться нормальной, чтобы не стать одним из основных факторов образования пролежней. Влажность влияет на тургор и прочность кожи. усиливает потоотделение и, таким образом, увеличивает влажность, что приводит к образованию повреждений эпидермиса.

Внутренние факторы
Необходимо производить оценку внутренних факторов на постоянной основе, так как состояние пациента меняется с течением времени и с применением различных медикаментов.
Внутренние факторы, способствующие образованию пролежней, это:
- Общее состояние – оценивается наличие или отсутствие хронических заболеваний в анамнезе. Допустим , повышает риски неприятных явлений в несколько раз.
- Активность пациента – полное отсутствие возможности движений увеличивает вероятность пролежневых ран. Младший медицинский персонал должен помогать пациенту в проведении минимального комплекса упражнений для уменьшения застойных явлений в органах и тканях.
- Нарушение работы периферических сосудов – патологии сосудов, оказывают прямое влияние на трофику тканей, а значит должны учитываться обязательно при проведении оценочных мероприятий. Курение также ухудшает состояние сосудов.
Важно! Максимально исключить влияние вредных привычек, в период проведения терапии. Пациентам рекомендовано бросить курить и злоупотреблять алкоголем.
- Рацион питания – недостаток или избыток питания, может прямым образом влиять на появление ран на поверхности кожи. Если масса тела избыточна, то пролежневые изъязвления появляются чаще. Но и нехватка веса приводит к ухудшению общего состояния кожных покровов и образованию пролежней способствует очень сильно.
- Влажность – недержание мочи или/и кала может увеличивать этот показатель, что способствует образованию пролежней. Нужно максимально часто (каждые 2 часа), при обнаружении таких состояний, делать общий туалет больному. Показатели влажности должны оставаться на нормальном уровне, излишняя сухость также должна быть исключена.
- Пролежни в анамнезе – в местах уже заживших пролежневых ран образуются рубцы, а это зоны повышенного риска, и их нужно постоянно контролировать. Показатели растяжимости рубцовой ткани снижены на 20% по отношению к здоровому эпидермису.
- Препараты, которые пациент принимал ранее, могут оказывать существенное влияние на эпидермис и ткани. Например, стероиды сильно ухудшают состояние кожи.
- Возрастная категория – пожилой возраст сильно увеличивает скорость раневых образований. При оценке пролежней по чем больше у пациента возраст, тем больший балл присваивается, а значит больной попадает в зону повышенного риска.
Итак, учитывать факторы образования пролежней нужно обязательно и в полном объеме, чтобы не упустить время, и не дать пролежневым процессам прогрессировать, переходя на стадии, где потребуется серьезное, дорогостоящее лечение с длительным сроком реабилитации.
Видео
Любой тяжелобольной пациент испытывает на себе влияние многочисленных факторов риска развития пролежней.
Пролежень (от лат. decubare - лежать) - язва от давления, возникающая на определённых участках тела и при определённых условиях.
Пролежень возникает в результате локальной недостаточности кровоснабжения (ишемии) и обусловленной этим смертью клеток (некрозом).
Внутренние факторы риска развития пролежней
Внешние факторы риска развития пролежней
Уход за кожей
Схема осмотра кожных покровов : осмотрите и ощупайте кожу.
Теоретическое обоснование :
- Старение кожи влияет на состояние защитного барьера, снижает восприятие боли, свойства иммунной системы, замедляет процесс заживления раны.
- Сухая кожа больше подвержена травматизации.
- Трещины способствуют проникновению микроорганизмов вглубь тканей
Места локализации пролежней
В положении «на спине» пролежни развиваются в области затылка, лопаток, на локтях, крестце, седалищных буграх, пятках. В положении «на боку» - в области ушной раковины, плечевого, локтевого суставов, бедренного, коленного суставов, на лодыжке. В положении «сидя» - в области лопаток, крестца, пяток, пальцев стопы.
Схема лечения пролежней
Первичная оценка общей ситуации:
- Место образования пролежня, степень тяжести, общее состояние раны.
- Оценка статуса пациента.
По наличию или отсутствию пролежней можно судить о качестве ухода за больным.
Основные мероприятия, направленные на профилактику пролежней:
1. Уменьшение давления при сидячем или лежачем положении больного. Для этого необходимо каждые 2 часа менять положение тела больного, поворачивая на 30 градусов.
2. Использование специальных матрацев, подстилок.
3. Активизация кровообращения:
- ежедневный массаж кожи с использованием специальных средств (масло для кожи, тонизирующая жидкость, лосьон для тела);
- стабилизация кровообращения за счёт смены активных и пассивных движений, одежда должна быть просторной.
4. Защита кожи:
- ежедневное мытьё или протирание кожи с использованием рh-нейтральных средств для мытья кожи;
- использование чистого без складок постельного и нательного белья;
- использование подгузников, прокладок с гелеобразующим веществом при недержании;
- количество употребляемой жидкости должно быть не менее 1,5-2 л. (если нет противопоказаний). Ограничение приёма жидкости приводит к раздражению мочевого пузыря. Концентрация мочи увеличивается и может усилить недержание мочи.
С возрастом кожа становится тоньше, снижается деятельность потовых и сальных желез, снижаются защитные функции кожи. Обычные моющие средства для ухода за кожей имеют щелочную среду, уничтожают гидролипидный слой и сдвигают кислотный баланс рh 9,0 - 14,0, что значительно ухудшает состояние кожи. Постельный режим, недержание мочи и кала отрицательно влияют на состояние кожи и ослабляют её способность к восстановлению.
Профессиональный уход за кожей, применение одноразовых средств гигиены, правильное положение больного в постели способствуют профилактике образования пролежней.
Пролежни представляют собой поврежденные участки тканей вследствие их сдавливания при длительном непрерывном контакте с поверхностью. Например, это касается лежачих больных или людей, находящихся в инвалидном кресле. Пролежни можно предотвратить, соблюдая определенные меры профилактики при уходе за больным.
В Юсуповской больнице этими процессами занимаются опытные медсестры и сиделки, обладающие навыками и знаниями, успешно применяемыми на практике.
Риск развития пролежней
Весь организм человека переплетен крупными и мелкими кровеносными сосудами, благодаря чему кровь попадает в каждую клетку, обеспечивая ее насыщение кислородом и питательными веществами. Если по каким-либо причинам, в частности в случае лежачих больных, происходит сдавливание сосудов и кровь не попадает в отдельные участки тканей, клетки без достаточного питания начинают отмирать и образуются пролежни.
Факторы риска развития пролежней
Риск развития пролежней существует абсолютно у всех лежачих больных. Но вероятность их появления гораздо выше у следующих групп пациентов:
- имеющих избыточный вес или, наоборот, истощенных больных;
- страдающих сахарным диабетом;
- с сердечно-сосудистыми заболеваниями;
- с травмами головы и позвоночника;
- страдающих недержанием кала и мочи.
Риски развития пролежней возрастают, когда не соблюдаются правила личной гигиены больного.
Необходимо следить, чтобы кожные покровы не были загрязнены, особое внимание уделяется гигиене промежности. Все косметические и моющие средства должны быть гипоаллергенными.
Постельное белье и одежда должны быть из натуральных мягких тканей. На них не должно быть грубых строчек и пуговиц. Постель нужно постоянно оправлять во избежание заломов. В противном случае высока вероятность травматизации тканей и появления пролежней.
При правильном уходе за больным риски возникновения пролежней сводятся к минимальным. Лучше, если организацией надлежащего ухода будет заниматься специалист в условиях стационара больницы либо дома. В Юсуповской больнице эти обязанности возложены на медсестер и сиделок, владеющих необходимыми знаниями и навыками для правильного ухода за больным.
Зоны риска образования пролежней
Наиболее распространенным зонами возникновения пролежней являются те части тела, которые имеют костный выступ и плотно соприкасаются с поверхностью. В местах костного выступа под кожей практически отсутствует жировая ткань, снижающая давление на ткани.
Во многом зоны риска возникновения пролежней зависят от положения тела, в котором постоянно находится лежачий больной. Если он вынужден беспрерывно лежать на спине, то пролежни могут развиваться на затылке, локтях, пятках, лопатках, седалищных буграх и крестце. Если пациент регулярно лежит на боку, то отмирание клеток возникает на лодыжках, бедрах и коленях. Когда больной долго лежит на животе, то пролежни могут формироваться на лобке, животе, скулах.
Профилактика образования пролежней
В основе профилактики пролежней лежит задача предотвратить сдавливание тканей, а следовательно, и нарушения нормального кровообращения. Для этого требуется надлежащий уход за больным, который успешно организовывают сиделки и медсестры Юсуповской больницы.
Для предотвращения сдавливания тканей используют специальные матрацы. Они могут быть поролоновыми, толщиной не менее 15 см. В Юсуповской больнице используют специальные медицинские антипролежневые матрацы. Они выполняют легкую массажную функцию и способствуют нормальному кровообращению.
Важно переворачивать больного не реже, чем раз в два-три часа, в том числе и в ночное время. Делать это нужно очень аккуратно, не допуская трения участков кожи об простыни и т.д.
При смене постельного белья ни в коем случае нельзя его вытягивать из-под человека. Больного следует приподнять и лишь после того снять несвежее белье. Любые механические повреждения кожи, даже самые минимальные, со временем могут превратиться в пролежни.
Также важно следить за гигиеной самого больного и чистотой помещения, в котором он находится. Следует регулярно обеспечивать приток свежего воздуха. Температура в помещении должна быть комфортной, воздух не должен быть чрезмерно увлажненным или сухим.
При правильном уходе за больным и соблюдении всех мер профилактики пролежней вероятность их возникновения сводится к минимуму.
Если нет возможности находиться с больным круглосуточно или на это не хватает определенных навыков, лучшим выходом будет воспользоваться услугами специально подготовленного медицинского персонала. Юсуповская больница принимает даже самых тяжелых больных, требующих особого ухода. За состоянием пациента в условиях стационара больницы наблюдают врачи и медсестры круглосуточно. Они в любое время готовы оказать любую необходимую помощь.
Получить подробную информацию или записаться на консультацию можно по телефону Юсуповской больницы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. - М.: Просвещение, 1982. - С.307-308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва - Пермь. - 1998.
- Попов С. Н. Физическая реабилитация. 2005. - С.608.
Наши специалисты
Цены на услуги *
| Наименование услуги |
Цены |
|---|---|
| Консультация реабилитолога (первичная) | 3 600 руб. |
| Консультация реабилитолога (вторичная) | 2 900 руб. |
| Комплексная программа реабилитации после инсульта | от 14 839 руб. в сутки |
| Комплексная программа реабилитации после спинальной травмы | от 15 939 руб. в сутки |
| Комплексная программа реабилитации при болезни альцгеймера | от 13 739 руб. в сутки |
| Комплексная программа реабилитации при болезни паркинсона | от 15 389 руб. в сутки |
| Комплексная программа реабилитации при рассеянном склерозе | от 14 839 руб. в сутки |
| Лечебный массаж | от 2 200 руб. |
| Занятие с логопедом | от 2 200 руб. |
| Индивидуальное занятие по психологической социальной адаптации | 4 565 руб. |
| Сеанс иглорефлексотерапии | 4 290 руб. |
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Три основных фактора приводят к образованию пролежней:
Первый фактор , о котором чаще всего упоминают, это давление . Вследствие давления тела происходит сдавливание тканей (кожи, мышц) между поверхностью, на которую оно опирается, и выступами костей. Это сдавливание уязвимых тканей еще более усиливается под действием тяжелого постельного белья, плотных повязок или одежды человека, в том числе обуви у пациентов, сидящих неподвижно.
Второй фактор , о котором практически не упоминается, «срезывающая сила» . Разрушение и механическое повреждение тканей происходит под действием непрямого давления. Оно вызывается сдвигом тканей относительно поверхности, или их «срезывания». Сдвиг тканей наблюдается, если человек съезжает в постели с подушек вниз, или подтягивается к изголовью кровати, а также при неправильной технике перемещения пациента персоналом или родственником. Этот фактор может вызвать столь же глубокие повреждения тканей, как и при прямом давлении. В более серьезных случаях происходит даже разрыв мышечных волокон и лимфатических сосудов, что приводит к образованию глубоких пролежней. Причем, глубокие повреждения могут стать заметны лишь спустя некоторое время, так как расположенная над ними кожа в течение двух недель может оставаться неповрежденной.
Третий фактор , о котором также практически не упоминают, - трение как компонент «срезывающей силы». Оно вызывает отслаивание рогового слоя кожи, приводя к изъязвлению ее поверхности. Трение возрастает при увлажнении кожи. Наиболее подвержены ему люди при недержании мочи, потоотделении, ношении влажного и не впитывающего влагу (синтетического) нательного белья или располагающиеся на не впитывающих влагу поверхностях (пластмассовые стулья, клеенки или нерегулярно меняемые подстилки).
В обычных условиях ни один из этих факторов не приводит к образованию пролежней, однако в сочетании с другими - неподвижность, потеря чувствительности, анемия, депрессия и др., они представляют риск.
Есть и другие причины, предрасполагающие к развитию пролежней на фоне действия давления:
- слишком большая или слишком низкая масса тела;
- сухость кожи и образующиеся вследствие этого трещины;
- недержание мочи и/или кала и чрезмерная влажность;
- заболевания сосудов, приводящие к нарушению питания тканей;
- анемия;
- ограничение подвижности пациента вследствие:
- поступления пациента в стационар и отсутствия помощи при перемещении, к которой он привык дома;
- применения седативных и обезболивающих лекарственных средств;
- апатии и депрессии;
- повреждения двигательных центров головного и спинного мозга;
- боли;
- повышения или понижения температуры тела;
- недостаточного белкового питания.
Таким образом, наиболее подвержены действию вышеперечисленных факторов: престарелые; пациенты с травмой спинного мозга; получающие седативные и анальгезирующие средства; с повреждением конечностей; в состоянии кахексии; с низкой сопротивляемостью к инфекции; не получающие достаточного количества белковой пищи.
Второстепенные факторы, приводящие к развитию пролежней: недержание мочи и/или кала; влажное нижнее белье; неправильная техника перемещения пациента; жесткие поверхности, на которых сидит (лежит) пациент; длительное сидение в постели (на стуле); неправильное положение тела; неумение (незнание) использования приспособлений, ослабляющих давление.
Именно второстепенные факторы должны быть прежде всего в поле зрения сестринского персонала. Для этого сестре необходимо, во-первых, ясно понимать потенциальную опасность действия этих факторов на пациента, во-вторых, знать принципы профилактики пролежней и свои возможности, а также систему предварительной оценки, позволяющей выявить пациентов, находящихся в зоне риска.