Эктопия шейки матки или цилиндрического эпителия, псевдоэрозия - этим понятием медицина обозначает одну и ту же патологию. В настоящее время 40% женщин не понаслышке знают об этом заболевании, что доказывает его широкую распространенность.
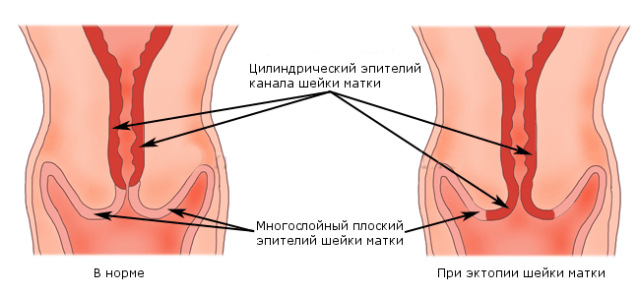
Шейка матки покрыта так называемым плоским эпителием, а расположенный рядом цервикальный канал - цилиндрическим. Физиологической нормой считается состояние, при котором границы между шейкой матки и цервикальным каналом не нарушены. Эктопию диагностируют, если цилиндрический эпителий прорастает в область шейки матки и замещает собой плоский эпителий.
При осмотре у гинеколога эктопия выглядит как отличающийся по внешнему виду участок слизистой оболочки. Эктопия бывает и самостоятельным явлением, но преимущественно выступает как следствие других гинекологических проблем.
Эктопию характеризуют как доброкачественно протекающий процесс, однако доказано, что в шейке матки раковые процессы эктопия усугубляет. Комплексное диагностирование эктопии необходимо в связи с ее способностью маскировать рак. Также неправильно утверждение об идентичности эктопии и внешне похожей на нее эрозии шейки матки. Эктопию называют псевдоэрозией, но по сути она лишь смещает границы эпителия цервикального канала, в то время как истинная эрозия предполагает повреждение слизистой оболочки шейки матки.
Виды эктопии
Эктопия бывает врожденной и приобретенной. Врожденная эктопия рассматривается как норма. Приобретенная эктопия чаще выявляется на прогрессирующих стадиях из-за бессимптомного течения начальных стадий.
В зависимости от характера разрастания цилиндрического эпилетия, эктопию классифицируют следующим образом:
- Железистая
Клетки цилиндрического эпителия способны к секреции, в связи с чем он относится к железистым структурам. Железистая эктопия отличается большим объемом железистых структур подэпителиального слоя с инфильтративными зонами.
- Папиллярная (сосочковая)
При этой разновидности эктопии цилиндрический эпителий состоит из папул, или сосков, на конце каждого из которых имеется сосудистая петля.
- Эпидермизирующая (заживающая)
По структуре напоминает железистую эктопию, но на образовании встречаются участки нормального плоского эпителия. В этом случае специального лечения не требуется, поскольку происходит самовосстановление поверхности зева шейки матки, когда цилиндрический эпителий постепенно замещается участками зрелого плоского.
Класс эктопии практически не влияет на лечебную стратегию, но позволяет определить характер поражения участков эпителия.
Причины заболевания
Около половины случаев эктопии приходится на нерожавших молодых женщин, поэтому относить ее к обычным послеродовым нарушениям не следует. Другое распространенное заблуждение о том, что эктопия может возникнуть как результат начала половой жизни, тоже неверно. Диагностировать эктопию при наличии девственной плевы достаточно сложно, так как использование зеркала в ходе осмотра невозможно. Но это не доказывает прямую связь развития эктопии с началом половой жизни.
Причины эктопии до конца неизвестны, но определенные закономерности современная медицина выявила. Приобретенная эктопия может возникнуть по следующим причинам:
- Гормональные изменения в организме
Эктопия шейки матки нередко возникает в пубертатном возрасте и при беременности как реакция на гормональные изменения в яичниках. Этот процесс обуславливается дефицитом эстрогена. В период формирования гениталий (в пубертатном возрасте) имеется возможность самозаживления после нормализации гормонального фона.
- Инфекции
Инфекции могут влиять на состояние шейки матки. Специфическая микрофлора повреждает плоский эпителий, особенно способствуют этому трихомонады и гонококки. Впоследствии регенерация шеечного эпителия может быть некорректной. Эктопия в подавляющем большинстве случаев возникает именно в результате инфекционно-воспалительных заболеваний, вызванных специфической микрофлорой.
- Травмы репродуктивных органов
Существенным фактором возникновения эктопии могут стать травмы, полученные в результате родов и многократных абортов, а также других неправильных и/или травматичных гинекологических манипуляций.
- Снижение иммунитета
Эктопия может возникнуть в результате снижения функций иммунной системы организма, которое, в свою очередь, имеет разные причины: курение, ранние роды и ранняя половая жизнь и т.д.
Симптомы эктопии
Эктопия на начальной неосложненной стадии не ощущается и обнаруживается лишь при визуальном гинекологическом осмотре. Осложненная эктопия в 80% случаев сочетается с воспалениями и предраковыми состояниями (полипы шейки матки, дисплазия, лейкоплакия).
При протекании эктопии с эндоцервицитом наблюдаются такие симптомы, как выделение белей и зуд, контактные кровотечения, диспареуния. Также к симптомам эктопии относятся нарушения менструального цикла.
Диагностика патологии
Диагностика эктопии шейки матки осуществляется в гинекологических отделениях больниц и медицинских центрах с применением специального оборудования. Эктопия может диагностироваться несколькими методами.
- Визуальный осмотр
Осуществляется в гинекологическом кресле с помощью зеркала. Эктопию или псевдоэрозию гинеколог видит как ярко-красный очаг эпителия с неопределенными очертаниями. Прикосновение инструмента к участку эктопии может вызвать незначительную кровоточивость. Эктопия, возникшая в результате инфекционно-воспалительных заболеваний, характеризуется сильным покраснением и может иметь гнойный налет, но ее границы сложно просматриваются из-за покраснения и отечности близко расположенных тканей.
- Кольпоскопия
Это исследование нужно для точного выявления атипичных участков с цилиндрическим эпителием и трансформированными зонами. Более точные показания дает кольпоскопия с пробой Шиллера, которая показывает йодонегативные зоны, лейкоплакию, пунктацию и мозаику. Кольпоскопия позволяет выявить участки эктопии, которые невозможно определить при обычном врачебном осмотре. В 40% случаев после кольпоскопии пациентке требуется более детальное исследование.
- Анализы
Для диагностики и исследования эктопии шейки матки врач обязательно делает соскоб, выявляющий клетки цилиндрического эпителия, нехарактерную микрофлору. Помимо микроскопии, для точной диагностики применяются бакпосев и ПЦР-анализ.
Гистологические исследования с биопсией и раздельным диагностическим выскабливанием проводятся при получении аномальной клинической картины в результате стандартных анализов. Исследования на цитологию выявляют особенности заболевания на клеточном уровне, поэтому являются наиболее достоверным и точным методом диагностики.
- Функциональные тесты
На этом этапе исследуется гормональный статус, поэтому необходима консультация гинеколога-эндокринолога. Также функциональные тесты для подтверждения эктопии делают при диагностированной истинной эрозии или раке шейки матки.
Лечение эктопии шейки матки
Эктопия не всегда нуждается в лечении, однако внимание врача к ненормальному состоянию шейки матки требуется обязательно. Методы лечения подбираются согласно особенностям конкретного случая и обычно реализуются по следующей схеме:
- Наблюдение
Осуществляется при неосложненных формах эктопии, а также при врожденной патологии: за пациенткой устанавливают наблюдение, чтобы отслеживать возможные изменения в ее состоянии. Собственно лечение начинают только при негативных изменениях.
- Устранение причин
Более сложные и запущенные формы эктопии лечат в зависимости от типа изменений эпителия и их причин. Врач может назначить противовоспалительные и противовирусные препараты, помочь правильно подобрать контрацептивы и устранить иммунные и гормональные отклонения. Если причиной эктопии стала инфекция, лечение начинается с антибактериальной терапии, так как в противном случае лечить эктопию не имеет смысла.
- Лечение очагов
После того как лечение, назначенное врачом, дало результаты и инфекционный процесс остановлен, производится деструкция очагов эктопии.
- Диатермокоагуляция (или прижигание) - это деструкция аномальных участков с помощью специальных электродов. В результате образуется струп, под которым находится здоровый эпителий. После отторжения струпа остается шрам, поэтому диатермокоагуляция рекомендована женщинам, не планирующим рожать.
- Криодеструкция - уничтожение цилиндрического эпителия закисью азота с последующим образованием струпа. Криодеструкция менее травматична и не оставляет шрамов.
- Лазерная деструкция - луч лазера испаряет цилиндрический эпителий, оставляя на его месте тонкую пленку ткани вместо струпа.
- Радиоволновая деструкция - инновационный способ лечения, минимально травматичный, но пока мало распространенный и дорогой.
Лечение сопутствующих заболеваний
В результате диагностики эктопии могут обнаружиться сопутствующие аномальные состояния: наботовы кисты, полипы, дисплазия, лейкоплакия, эндометриоз. Для них применяются соответствующие методы лечения.
Профилактические мероприятия
Снижает риск появления эктопии стабильная половая жизнь, правильно проводимые гинекологические вмешательства, своевременное лечение инфекций, передающихся половым путем, корректировка гормональных и иммунных отклонений.
Обязательная профилактическая мера - плановые визиты к гинекологу, гарантирующие выявление практически любого заболевания на ранних стадиях.
– это патологическое состояние, при котором цилиндрический эпителий выходит во влагалищную часть шейки матки. Внешне эктопия шейки матки выглядит так же, как и эрозия, и поэтому эктопию называют псевдоэрозией.
Причиной возникновения эктопии шейки матки становится гиперэстрогения – увеличения уровня женских половых гормонов, за счет которых и происходит наползание цилиндрического эпителия на влагалищную часть шейки матки. У женщин 23-45 лет граница двух эпителиев локализуется на уровне наружного отверстия цервикального канала, а после 45 лет - смещается в сторону цервикального канала.
Эктопия шейки матки - входные ворота для хламидий, вируса простого герпеса и др. инфекций, а также папилломавируса человека (HPV), вызывающего заболевания. Сама эктопия не становится причиной возникновения рака, однако увеличивает риск.
Симптомы эктопии шейки матки
Как правило, врождённую эктопию обнаруживают у девушек при первом посещении гинеколога вскоре после начала половых отношений. У этого вида эктопии симптомов нет. Главное, регулярно приходить на плановые приёмы для контроля над ситуацией.
Рецидивирующую цервикальную эктопию шейки матки на раннем этапе развития диагностируют через два месяца после лечения во время контрольной кольпоскопии. Поздняя - проявляется спустя полгода при том же методе исследования.
Если говорить о неосложнённой форме болезни, то этот вид эктопии себя никак не проявляет, а обнаруживается при плановом гинекологическом осмотре.
Осложнённая эктопия диагностируется, как правило, после других заболеваний и воспалений. Иногда эктопия сочетается с предраковыми проявлениями и подлежит обязательному лечению. Регулярно появляются следующие симптомы:
- боль в области живота;
- дисменорея;
- проблемы с зачатием;
- кровянистые выделения, в том числе при половом акте;
- выделения переменчивой интенсивности, которые меняют цвет и запах;
- ощущение жжения и зуда;
- краснота и отёчность половых губ.
Лечение эктопии шейки матки
Лечат эктопию шейки матки консервативным методом с применением противовоспалительных препаратов и физиотерапией. Также применяют ряд методов, разрушающих эктопический эпителий.
Цель лечения эктопии шейки матки – удалить цилиндрический эпителий и позволить плоскому эпителию вновь аккуратно вернуться на место и покрыть шейку матки снаружи. Для «уничтожения» цилиндрического эпителия используют:
| Химическая коагуляция применяется для лечения эктопии малого размера (до 1 см в диаметре). При этом поверхность обрабатывают при помощи специальных препаратов (например, солковагин). Больная проходит в среднем 5 лечебных процедур, однако полного заживления этот метод не гарантирует. |
| Криотерапия - воздействие на эктопию жидким азотом, который подается через специальный криозонд. При этом врач воздействует только на конкретный участок шейки матки, здоровые ткани не повреждаются, формирования рубца не происходит. Криотерапия - щадящий и бескровный методом лечения эктопии. |
| Лазеротерапия - наиболее результативный и безопасный метод лечения. Участок эктопии при этом подвергается деструкции под действием лазерного луча. После лазеротерапии не образуется рубцов на шейке матки, однако метод не рекомендуется применять на нерожавших женщинах. |
| Радиоволновая хирургия - бесконтактный и безболезненный метод лечения, эктопия ликвидируется при помощи радиоволны. Рубец после радиоволновой хирургии не образуется. |
Процедура лечения эктопии шейки матки, как правило, безболезненна. Хотя у некоторых женщин боль появляется – это связано с индивидуальной чувствительностью шейки матки.
К каким врачам обращаться при эктопии шейки матки
Причины эктопии шейки матки
Причины возникновения эктопии шейки матки делят на внешние и внутренние.
К числу внешних факторов относятся следующие:
- вирусные и инфекционные:
- раннее начало половой жизни;
- частая смена половых партнеров;
- инфекционно-воспалительные процессы половых органов.
- травматические:
- травмы при родах или во время абортов;
- использование барьерных либо химических контрацептивов.
Среди внутренних причин эктопии выделяют:
- нарушения в гормональном фоне;
- снижение иммунитета;
- наследственная расположенность.
Осложнения эктопии шейки матки
Цервикальная эктопия шейки матки опасна осложнениями. Иногда женщины, из-за отсутствия болезненных симптомов, не желают лечить эктопию. Тогда возможны осложнения в виде воспалительных процессов во влагалище, матке и придатках, что становится причиной бесплодия, невынашивания и гормональных нарушений.
На фоне эктопии иногда возникают следующие патологические процессы на шейке матки:
- цервицит;
- лейкоплакия;
- плоские кондиломы;
- диспластические процессы.
Женщины интересуются: можно ли забеременеть с такой патологией. Если эктопия не осложнена никакими другими воспалениями половой сферы, менструальный цикл не нарушен, причин для беспокойства нет: беременность наступит без проблем.
Эктопия шейки матки и беременность
В организме женщины во время беременности изменения происходят и в шейке матки. В результате гормональных преобразований шейка матки у будущих мам увеличивается в размерах, размягчается - готовится к родам. На этом фоне и появляется эктопия шейки матки.
Если псевдоэрозия малого размера и возникла из-за гормональной перестройки организма (других причин не было), то эктопия исчезает после родов самостоятельно. Но чаще беременность наступает, уже при не леченной эктопии.
Заболевания шейки матки вызывают следующие осложнения:
- угрозу прерывания беременности;
- преждевременное излитие околоплодных вод;
- разрывы шейки матки.
Поэтому, если у будущей мамы обнаружили эктопию, женщина проходит обследование и в случае необходимости - курс противовоспалительного лечения инфекций. А вот лечить псевдоэрозию можно будет через 6-8 недель после родов. Роды при эктопии, как правило, проходят через естественные родовые пути.
Классификация эктопии шейки матки
Различают следующие виды эктопий шейки матки:
Врожденная эктопия цилиндрического эпителия цервикального канала
При осмотре в зеркалах врожденная эрозия выглядит как округлое образование ярко-красного цвета. Возникает в подростковом и юношеском возрасте. Это единственный вид эрозии, способный к спонтанному самозаживлению.
Истинная эрозия шейки матки
Дефект многослойного плоского эпителия шейки матки. При осмотре при помощи зеркал видно ярко - красное пятно диаметром до 1 см вокруг наружного зева матки с четкими отграниченными краями. Истинная эрозия длится 1-2 неделю после чего переходит в следующую стадию (вид) заболевания - эктопию.
Эктопия (псевдоэрозия)
Патологическое изменение, при котором нормальный многослойный плоский эпителий окончательно замещается цилиндрическими клетками. При осмотре в зеркалах эктопия выглядит как участок красного цвета, расположенный рядом с наружным зевом, чаще на задней губе. Псевдоэрозию не замечают месяцы и годы. Как правило, без соответствующего лечения эрозия не проходит.
Риск перерождения эктопии в онкологию мал при отсутствии атипии клеток. Настороженность вызывают пациентки с наличием вируса папилломы человека ВПЧ (16, 18, 31, 33 тип).
Диагностика эктопии шейки матки
При осмотре у гинеколога установить точный диагноз невозможно. В случае обнаружения ярко красных пятен в области шейки матки врач прибегает к дополнительным исследованиям.
В первую очередь это кольпоскопия, которая помогает дифференцировать клетки плоского эпителия от цилиндрического. Для исключения злокачественности также проводится биопсия (по усмотрению врача) с цитологическим исследованием отобранного материала.
Наличие инфекций проверяется путем исследования взятых мазком из влагалища, а также и шейки матки. Кроме того, делают лабораторное исследование на наличие венерических заболеваний, а также заболеваний, передающихся половым путем.
Дифференциальная диагностика
Для диагностики и подтверждения диагноза эктопия шейки матки, а также для дифференциации с истинной эрозией и онкологическими процессами выполняется проба Шиллера. При проведении пробы Шиллера участки эктопии окрашиваются в светло-коричневый цвет. Это выполняется с помощью 3% уксусной кислоты и йода.
Сначала уксусной кислотой действуют на эпителий на шейке матки, чтобы сосуды сузились, и врач увидел процессы на шейке. После этого клетки эпителия окрашивают раствором йода. При этом патологически измененные клетки окрашиваться не будут. Только благодаря расширенной кольпоскопии ставят точный диагноз эрозии или псевдоэрозии (эктопии) и опровергают воспалительные или онкологические заболевания шейки матки.
Профилактика эктопии шейки матки
Гораздо легче предотвратить эктопию шейки матки, чем лечить и устранять последствия заболевания.
- регулярно проходить профилактические осмотры у гинеколога;
- следить за отклонениями гормонального и иммунного фона организма;
- лечить воспаления, ВПЧ и половые инфекции;
- придерживаться безопасного секса;
- не использовать содержащие гормоны препараты для контрацепции и внутриматочные спирали;
- укрепление иммунитета.
Вопросы и ответы по теме "Эктопия шейки матки"
Вопрос: Здравствуйте! Через 1.5 года после родов, сходила к гинекологу на осмотр. Меня ничего не беспокоит. При осмотре была сделана кольпоскопия и была выявлена эктопия шейки матки. Также мне написали цервицит, вирусное поражение, ВПЧ-инфекция субклиническая форма. Мне назначила сдать анализ на ИППП и ВПЧ и ВПГ, а далее планируется биопсия и прижигание шейки Сургитроном, так как со слов врача эктопия сама не от таблеток не пройдёт. Но несколько лет назад я уже лечила ВПЧ и сдавала анализы 2 раза и всё было хорошо, а на приёме у гинеколога в поликлинике она говорила, что шейка вроде нормальная и нет воспаления, а эктопия у меня врождённая и лечить не надо. Так вот я очень-очень переживаю, кому верить? Я кормлю грудью, может от этого снизился иммунитет? Как вы рекомендуете, надо ли прижигать? Может обратиться к иммунологу? У меня также на узи обнаружено что-то у левого надпочечника, гиперплазия надпочечника под вопросом. Это вся как-то связано? Куда обращаться, с чего начать?
Ответ: Здравствуйте. Псевдоэрозия шейки матки или эктопия шейки матки - внешне выглядит как красное пятно вокруг наружного отверстия канала, что нередко интерпретируется врачами в качестве эрозии шейки матки, в то время как последняя встречается чрезвычайно редко и представляет собой дефект эпителия вследствие воспалительного процесса. Эктопия шейки матки нормальное физиологическое состояние шейки матки, встречается у половины женщин репродуктивного возраста и в лечении не нуждается.Проводимые регулярно цитологические исследования, кольпоскопия, а также иммунотерапия (при наличии вирусной инфекции) являются основой профилактики рака шейки матки. В связи с чем, рекомендую обсудить с вашим лечащим врачом возможность применения в комплексной терапии папилломавирусной инфекции (ВПЧ-инфекции) препарата Гроприносин, обладающим иммуностимулирующим и противовирусным действием. Лечение необходимо осуществлять под контролем врача. Самолечение недопустимо.
План статьи
Диагноз, эктопия шейки матки обычно ставится в репродуктивном возрасте, но патология может возникать и у нерожавших. После того, как женщина узнает о своей проблеме, возникает справедливый вопрос – что это такое, нужно ли лечение, опасно или нет.
Что такое эктопия
Эктопией или называют атипическое расположение клеток кубического (цилиндрического) эпителия в эндоцервикальном канале. Патология не является опасной для жизни, но повышает риск развития онкологии. Иначе эктопия называется псевдоэрозией.
Болезнь выявляется у 40% девушек молодого возраста. В некоторых случаях патология врожденная и пропадает самостоятельно после 40 лет. Многие врачи уверены, что это нормальное состояние, но при неблагоприятных факторах псевдоэрозии шейки матки начинают прогрессировать.
Причины возникновения
До сих пор досконально неизвестно, почему возникает заболевание, к причинам относится:
- Гормональный сбой.
- Инфекционные заболевания.
- Наследственность.
- Травматические факторы.
- Воспалительные процессы.
- Роды, поздние или слишком ранние.
- Неудовлетворение половой жизнью.
- Прием оральных контрацептивов.
- Аборты, выскабливания.
Примечательно, что патология часто встречается при фиброме, гиперплазии, нарушении менструального цикла, эндометриозе и других патологических состояниях.
Классификация эктопии шейки матки
Бывает врожденная эктопия шейки матки и приобретенная.
По течению различают осложненную псевдоэрозию и неосложненную, а по клеточному составу тканей болезнь разделяют на такие виды:
- Железистая псевдоэрозия шейки матки – воспалительный процесс, при котором обнаружатся много железистых структур. Цилиндрический эпителий цервикального канала и есть железистая структура, так как его клетки способны выделять секрецию;
- Эпидермизирующаяся – представляет собой очаги плоского эпителия вместе с цилиндрическим. Процесс с эпидермизацией не требует лечения, так как сам затягивается.
- Папиллярная – патологию еще называют железисто-сосочковая псевдоэрозия шейки матки. Вид подразумевает разрастание цилиндрического эпителия в виде сосочков, которые располагаются на поверхности шейки.
Также, различают цервикальную эктопию с плоскоклеточной метаплазией. Вид подразумевает наличие признаков воспалительного процесса с большим количеством желез с ходами.
Стадии эпителизации
Эктопия приобретенного характера развивается на фоне истинной эрозии, которая возникает из-за поражения шейки вирусами, бактериями и грибками. Заживление происходит неправильно, и соседние клетки замещаются на цилиндрические.

К первой стадии эпителизации относится разрастание кубического эпителия, из-за чего образуются эрозионные железы (железистая эктопия). Длится процесс несколько лет, затем воспаление спадает, а на месте нетипичных клеток появляется плоский эпителий.
Если патология прогрессирует, протоки желез блокируются секрецией, возникает киста, которая инфицируется и воспаляется. Часто возникает эпидермизация – обратное развитие эктопии. На этом этапе наблюдается замещение цилиндрического эпителия на плоский многослойный.
Диагностика эктопии
Обычно эктопия выявляется случайно, для подтверждения диагноза гинекологи используют дополнительные методы. Применяется расширенная или обычная кольпоскопия (), при которой врач выявляет пораженный участок под увеличением кольпоскопа.

Помимо этого, проводятся следующие исследования:
- Анализ крови на гормоны.
- Гистологический анализ для исключения онкологического процесса.
- Микроскопическое исследование на флору, вирус папилломы, грибки и другую инфекцию.
- Пробы Шиллера.
- УЗИ-диагностика малого таза.
Врач опрашивает пациентку, узнает о жалобах, проводит физикальное исследование. После того, как эктопия цилиндрического эпителия подтверждена, назначается адекватное лечение.
Симптомы
Каждая женщина должна знать, какие симптомы у эктопии шейки матки.
Обычно заболевание протекает бессимптомно, а первые признаки появляются после начала воспаления.
Женщина отмечает:
- Необычные выделения;
- Дискомфорт при сексе и после него.
- Длительную, обильную менструацию.
- Отсутствие беременности.
- Боли при половом контакте.
- Кровь после секса.
- Бели в большом количестве.

Неосложненная эктопия шейки матки протекает бессимптомно, если же возникают какие-либо признаки болезни, желательно показаться специалисту, чтобы исключить угрозу для здоровья.
Надо ли лечить?
При неосложненной форме лечение не требуется. Если же диагностирована осложненная форма, женщина проходит курс противовоспалительными и противовирусными препаратами, врач устраняет гормональные нарушения и корректирует иммунитет.
После того, как инфекция устранена, эрозия прижигается любым выбранным методом. Надо ли лечить эктопию, определяет врач. При этом учитывается много факторов, поэтому женщина обязательно должна показаться гинекологу, особенно если присутствуют кровянистые выделения и боли.
Лечение

Лечение эктопии шейки матки может быть как медикаментозное, так и хирургическое. Чтобы устранить причину патологии назначаются антибиотики, гормональные препараты, восстанавливающие средства, иммуномодуляторы.
Лекарственные препараты
Консервативная терапия подразумевает удаление эктопии химическими препаратами. Для обработки пораженного участка используется специальный раствор или Ваготил и Солковагин. Ими пропитается ватный тампон, который вводится во влагалище.

Оба препарата не вызывают побочных реакций, компоненты хорошо переносятся, рубцы не появляются, а шейка не деформируется. Вещества разъедают патологические клетки, а на их месте появляются здоровые.
Народная медицина
Женские болезни нередко излечиваются народными рецептами, эктопия не исключение. Важно понимать, что такие методы применяются при легкой форме патологии, и как дополнительная терапия.
Для лечения используется спринцевание настойкой календулы и пропитка тампонов облепиховым маслом. Ингредиенты обладают ранозаживляющим, противовоспалительным и бактерицидным эффектом.
Как приготовить:
- Раствор для спринцевания – возьмите 2 ч.л календулы, залейте 400 г горячей, кипяченой водой, настаивайте в течение часа, процедите и применяйте каждый день на протяжении 21 дня.
- Тампоны – сделайте тампон из марли или ваты, смочите в облепиховом масле, введите во влагалище, оставьте на 16 часов. Повторяйте процедуру 2 недели подряд.
Лечение народными средствами эффективно при начальных стадиях и после согласования с врачом. Не занимайтесь самолечением, если не уверены в диагнозе и безопасности терапии.
Операции
Сегодня медицина предлагает много методов удаления эрозии щадящими способами. Операции при эктопии шейки матки проводятся несколькими способами:
- Диатермокоагуляция – выжигание электрическим током. Процедура длится 10-15 минут, после окончания женщина может почувствовать неинтенсивные боли. Метод применяется для рожавших женщин, так как на шейке возникают рубцы и сужаются каналы.
- Криодеструкция – обработка холодом. Жидкий азот вымораживает эктопированный участок, не затрагивая здоровый. Способ безопасный, практически безболезненный и эффективный.
- Лазер – воздействие на очаг лазерным лучом. Операция длится около получаса, процедура бесконтактная, поэтому здоровые ткани не задеваются. идеально подходит для нерожавших, после прижигания эластичность ткани не нарушаются, рубцы отсутствуют, весь процесс контролируется кольпоскопом.
- Радиоволны – во время радиоволнового прижигания здоровые ткани не затрагиваются. Метод назначается нерожавшим девушкам, планирующим беременность (а вообще, ?).
- Хирургия – полноценное оперативное вмешательство, после которого возникают рубцы.

После прижигания наблюдаются розовые или темно-коричневые выделения, которые со временем проходят. Женщина должна соблюдать ограничения: не жить половой жизнью около месяца, не поднимать тяжести, не купаться в водоемах и ванне, не заниматься спортом.
В чем опасность
В пораженной области часто возникает воспаление, вызванное патологическими микроорганизмами, грибками и т.д. Инфекция может поразить соседние органы, поэтому важно вовремя лечить патологию.

Опасно ли заболевание – да, если терапии долго отсутствует, а эктопия прогрессирует. При сильном разрастании тканей появляется бесплодие и невозможность родить ребенка.
Цервикальная эктопия шейки матки нередко перерастает в дисплазию (что это такое ), которая провоцирует онкологию. Патология склонна к рецидивам. Вирусы и бактерии легко проникают в матку, из-за чего возникает аднексит – воспаление придатков.
Все эти осложнения приводят к негативным последствиям, поэтому вовремя посещайте кабинет гинеколога и занимайтесь лечением гинекологических патологий.
Противопоказания
Чтобы предупредить регресс, ускорить процесс восстановления и не усугублять течение патологии женщина должна поддерживаться особых правил:
- Отказаться от фастфуда, алкоголя, курения и т.д.
- Не посещать сауны, бани, особенно при кровотечениях.
- Отказаться от кручения обруча, бодибилдинга и других силовых упражнений.
- Уход из профессионального спорта.
- Чрезмерно употреблять оральные контрацептивы.

Важно правильно следить за интимной гигиеной и регулярно посещать гинеколога.
Профилактика
Профилактика заболевания заключается в регулярном медицинском осмотре, исключении нарушений гормонального баланса и иммунитета, своевременном лечении гинекологических болезней.

Женщина должна соблюдать культуру половых отношений, исключать аборты и другие манипуляции в матке, отказаться от вредных привычек, тяжелого спорта или труда.
Эктопия и беременность
Пациентки часто интересуются, можно ли забеременеть при патологии? Оплодотворение возможно, если отсутствует прогресс и инфицирование. Первая беременность с эктопий проходит нормально.
Эктопия шейки матки при беременности не сказывается на развитии плода, но при деформациях шейки во время родов возможны разрывы.
При наличии воспаления или глубоких рубцов зачатие наступает редко. Были зафиксированы случаи выкидыша, преждевременных родов и других патологий.

Нужно ли прижигать эктопию
Прижигание эрозии назначается только после ряда исследований. При спокойном течении, отсутствии симптомов и прогрессирования, лечение может быть медикаментозным.

Если женщина планирует беременность, необходимо прижигать только щадящими методами, после которых не остаются рубцы.
Удаление показано когда отмечается кровяной секрет, боли при половом контакте, дискомфорт и прочие неприятные симптомы.
Эктопия во время климакса
При менопаузе эктопию шейки матки диагностируют нечасто, обычно это вызвано сильным всплеском половых гормонов. Патология часто идет на спад и может вовсе исчезнуть. Если заболевание прогрессирует, показано прижигание любым методом.

При присоединении инфекции назначается медикаментозная терапия, после чего выполняется прижигание. Если форма врожденная, в постменопаузе женщину просто наблюдают, чтобы исключить прогрессирование.
Содержимое
Согласно статистическим данным, цервикальную эктопию шейки матки можно назвать самым распространённым состоянием, которое не всегда свидетельствует в пользу патологии. Частая встречаемость цервикальной эктопии обусловлена механизмом её возникновения. Зачастую это состояние шейки матки протекает бессимптомно и выявляется случайным образом на приёме у врача-гинеколога.
Понятие состояния шейки матки
Цервикальная эктопия подразумевает локализацию на шейке матки эпителия цервикального канала. Эктопия буквально означает «снаружи». Относительно шейки матки гинекологи употребляют понятие цервикальной эктопии при смещении границ цилиндрического эпителия. Таким образом, некоторая часть эпителия цервикального канала выходит наружу. Цервикальная эктопия визуализируется во время гинекологического осмотра, так как представляет собой участок слизистой, отличающейся по цвету и текстуре.
Шейка матки имеет особенности своего строения. В первую очередь эта часть матки не рассматривается как отдельный орган репродуктивной системы. Шейка функционирует как нижний узкий отдел матки, находящийся между телом органа и влагалищем. Такая локализация обуславливает своеобразный механизм защиты, так как шейка является барьером на пути инфекции.
Известно, что маточная полость является стерильной, а влагалище населено самыми различными микроорганизмами, которые могут вызвать воспалительный процесс. Маточное тело сообщается с влагалищем посредством цервикального канала, соединяющего данные области между собой.
Цервикальный канал достаточно узок, его длина не превышает несколько сантиметров. Он покрыт однослойным цилиндрическим эпителием, который придаёт поверхности слизистой красный оттенок и некоторую бархатистость. Цилиндрический канал, как и шейка матки в целом, принимает участие в родах. Он содержит многочисленные складки, которые позволяют ему растягиваться. Благодаря складкам цервикальный канал имеет вид веретена.
В подслизистом слое цервикального канала определяются многочисленные железы, непрерывно вырабатывающие слизь. Выработка слизи варьирует в зависимости от фазы цикла и влияния гормонов эстрогенов. Слизистый секрет заполняет цервикальный канал подобно пробке, что не позволяет инфекции проникать в маточную полость. Кроме того, секрет обладает бактерицидными свойствами. Таким образом, защита обеспечивается как за счёт слизи, так и узости самого канала.
Верхний край цервикального канала называется внутренним зевом, а нижний – внешним. Это два физиологических сужения, которые также обеспечивают механизм защиты. Внутри наружного зева располагается переходная область или зона трансформации, соединяющая эпителий цервикального канала и влагалищной части матки.
В структуре шейки матки выделяют два отдела:
- влагалищный видимый, выступающий во влагалище;
- надвлагалищный невидимый, примыкающий к маточному телу.
Влагалищный отдел шейки матки исследуется в зеркалах при гинекологическом осмотре. Он покрыт плоским многослойным эпителием и выглядит как однородная, бледно-розовая слизистая.
Цервикальная эктопия считается самым распространённым состоянием шейки матки в мировой гинекологической практике. Она выявляется у 40% женщин, причём у представительниц с гинекологическими заболеваниями цервикальная эктопия определяется в каждом втором случае.
Многие женщины считают, что цервикальная эктопия возникает только в связи с половой жизнью. Однако следует учитывать то, что гинекологический осмотр у девственниц затруднён. Доказано, что цервикальная эктопия может иметь врождённый и гормонозависимый характер.
Цервикальная эктопия может быть как патологией, так и нормальным физиологическим состоянием. В частности, врождённая и неосложнённая эктопия считаются вариантом нормы и не нуждаются в лечении, а только в наблюдении. Гормональные изменения в период беременности также могут провоцировать развитие дефекта на шейке матки. Большинство случаев цервикальной эктопии приходится на представительниц, не осуществивших репродуктивную функцию.
Заболеванием считается осложнённая форма, проявляющаяся симптомами.
Цервикальная эктопия шейки матки не является эрозией. Это связано с тем, что эрозия всегда подразумевает раневую поверхность, в то время как эктопия не сопровождается повреждением эпителия.
Довольно длительное время цервикальная эктопия рассматривалась в качестве предракового процесса. Именно поэтому при выявлении данного состояния шейки матки в обязательном порядке назначалось соответствующее лечение. В настоящее время этот дефект считается доброкачественным состоянием.
Гинекологи утверждают, что факторов и причин появления цервикальной эктопии множество. Основными причинами дефекта является поражение слизистой инфекциями, а также повреждения механического характера. В отдельных случаях возникновение доброкачественного состояния связано с сочетанием различных неблагоприятных факторов.
В целом дефект на шейке матки прогрессирует латентно. Однако наличие проявлений может быть связано с размерами пятна. Например, цервикальная эктопия большого размера может сопровождаться контактными выделениями при половых актах или гинекологических осмотрах. Иногда отмечается появление белей и повышение лейкоцитов в мазке. Однако зачастую жалобы при эктопии связаны с сопутствующими гинекологическими заболеваниями, которые и являются причиной возникновения симптоматики.
Неблагоприятное воздействие на слизистую шейки матки не всегда приводит к появлению дефекта эпителия. Именно поэтому называть с определённой точностью причины, приводящие к возникновению цервикальной эктопии, не совсем корректно.
Определение цервикальной эктопии происходит в процессе визуального осмотра шейки матки. Гинеколог визуализирует пятно красного цвета на фоне бледно-розового гладкого эпителия, которое имеет различную величину и форму. Кроме того, цилиндрический эпителий обуславливает бархатистость.
При осложнённой форме возникает необходимость в обязательном лечении. Как правило, лечение предусматривает деструкцию очага электрическим током, радиоволнами, лазером, химическими растворами, жидким азотом, аргоном. Оптимальной тактикой удаления дефекта считается радиоволновое воздействие.
Причины
Поверхность шейки матки и влагалища покрыты тремя слоями плоских клеток, в то время как цервикальный канал выстилается однослойными цилиндрическими клетками. Обычно дефект шейки матки располагается внутри наружного зева в так называемой зоне трансформации, которая является невидимой при осмотре.
При сползании цилиндрического эпителия из области цервикального канала зона трансформации смешается. Именно поэтому цервикальная эктопия становится видимой.
Механизмы образования дефекта изучены недостаточно. В частности врождённая разновидность дефекта формируется из-за нарушения дифференцировки плоского и цилиндрического эпителия. Это происходит, если дифференцировка происходит раньше формирования других частей шейки матки. Врождённый дефект расценивается как вариант нормы. Иногда врождённый дефект физиологического характера связан с дефицитом эстрогенов, который влияет на развивающиеся ткани органов репродуктивной системы. Когда заканчивается период полового созревания, яичники функционируют полноценно. Это способствуют смещению границы в положенное место. Таким образом, эктопия исчезает. В связи с чем врождённый дефект является единственной разновидностью, которая может регрессировать самостоятельно.
Врождённый дефект рассматривается как временное физиологическое состояние. Приобретённая разновидность является результатом воздействия на шейку матки неблагоприятных факторов.

Гинекологи выделяют следующие причины и факторы, которые предрасполагают к появлению приобретённой цервикальной эктопии.
- Инфекционный процесс. Нередко причиной дефекта становится воспалительный процесс, вызванный половыми инфекциями. Как правило, в воспалительный процесс вовлекается как влагалище, так и шейка матки. Это обусловлено тесной анатомической и функциональной связью тканей. Воспаление может быть вызвано как условно-патогенной, так и специфической флорой. Агрессивное воздействие на шейку матки оказывают специфические микроорганизмы. Возникает эрозия на поверхности шейки матки. Если эрозия заживает некорректно, наблюдается формирование псевдоэрозии или приобретённой эктопии.
- Беспорядочные половые контакты и отсутствие барьерной контрацепции. Эти факторы способствуют заражению половыми инфекциями, возникновению нежелательной беременности, бесплодию.
- Частые повреждения ткани шейки матки механического характера. Причиной цервикальной эктопии становятся аборты, многократные хирургические манипуляции, сложные роды.
- Гормональные нарушения. Дисфункция гормонального характера отрицательно влияет на состояние органов репродуктивной сферы.
- Ранняя половая жизнь и роды. Эти факторы способствуют травматизации тканей шейки матки, которые являются незрелыми. Кроме того, недостаточная гормональная регуляция также предрасполагает к возникновению дефекта.
Иногда появление цервикальной эктопии имеет многофакторный характер.
Симптомы
Обычно дефект шейки матки не имеет определённых признаков. В большинстве случаев возникающая клиническая картина связана с наличием сопутствующих гинекологических болезней воспалительного и гормонального плана.
Если на шейке матки отмечается возникновение неосложнённой эктопии, проявления отсутствуют. Иногда пациентки предъявляют жалобы на обильные слизистые выделения, которые являются результатом функционирования желез цилиндрического эпителия. Возможно появление контактных выделений, связанных с травматизацией участка эктопии. В мазках может определяться повышенное количество лейкоцитов.
Дефект выявляют случайно, во время осмотра врачом-гинекологом. Невозможно по внешнему виду пятна определить, как долго существует эктопия на шейке матки. Вполне вероятно, что она имеет врождённый характер и связана с нарушением дифференцировки тканей многослойного плоского и однослойного цилиндрического эпителия. Существует мнение, что большинство врождённых дефектов исчезают к моменту начала половой жизни. Именно поэтому количество диагностированных врождённых эктопий невелико.
Значительное количество цервикальных эктопий являются приобретёнными. Кроме того, в 80% случаев такие дефекты являются осложнёнными. Одновременно с эктопией присутствует воспалительный процесс, который предопределяет наличие характерной симптоматики. Клиническая картина при осложнённой эктопии включает разнообразные признаки:
- патологические выделения;
- зуд половых органов;
- жжение при мочеиспускании;
- боли в нижней части живота.
Если дефект имеет существенный размер, зачастую появляются контактные выделения. Послеродовая эктопия не имеет специфических симптомов. Её проявления могут маскироваться под послеродовые признаки. Диагноз ставится в процессе планового осмотра.
Цервикальная эктопия на влияет на репродуктивную и менструальную функции. При возникновении нарушений цикла, бесплодии эктопия может иметь связь с гормональными расстройствами.
Разновидности
Цервикальная эктопия подразумевает связь дефекта с каналом шейки матки. Зачастую она имеет приобретённый характер. Длительное время специалисты считали, что появление дефекта связано со стремлением цилиндрического эпителия закрыть образовавшуюся в результате поражения слизистой язву. Таким образом, цервикальная эктопия была своеобразным способом восстановления ткани за счёт не плоского, а цилиндрического эпителия.
В современной гинекологии теория связи эрозии и эктопии нередко опровергается. Многие учёные придерживаются мнения, что цервикальная эктопия имеет гормональные причины. Таким образом, причиной возникновения пятна может быть гормональный дисбаланс.
Существует несколько разновидностей эктопии, которые выделяются согласно характеру разрастания цилиндрических клеток.
- Железистая. Цилиндрический эпителий содержит железы. Попадая на поверхность шейки, этот вид сохраняет свои свойства. Известно, что железистая разновидность отличается большим количеством железистых структур и признаками инфильтрации воспалительного характера.
- Папиллярная или сосочковая. При данной форме цилиндрический эпителий разрастается в виде сосочков. В свою очередь, каждый сосочек имеет сосудистую концевую петлю.
- Заживающая или эпидермизирующаяся. Наблюдаются единичные островки плоского эпителия в месте расположения цилиндрической ткани.
При назначении лечения определение разновидности дефекта не является принципиальным.
Диагностика и лечение
Выявить цервикальную эктопию можно в процессе гинекологического исследования. Врачи осматривает шейку матки в зеркалах и определяют участок красноватого цвета, выделяющегося на фоне здоровой слизистой. Пятно может иметь различную величину и форму, обычно располагается около цервикального канала.

При наличии сопутствующей инфекции наблюдаются патологические выделения, отёк и гиперемия. Осложнённая эктопия выглядит более ярко. Иногда она покрывается гнойным налётом. При сопутствующем воспалении определить размер пятна сложно из-за возникновения отёчности.
При выявлении дефекта возникает необходимость в проведении кольпоскопии. Это связано с тем, что под цервикальную эктопию могут маскироваться различные патологии, в том числе рак шейки матки. При помощи кольпоскопа врач тщательно изучает внешние характеристики пятна благодаря наличию осветительной и увеличительной системы прибора.
Для того чтобы определить размеры и границы пятна проводят расширенную кольпоскопию. Участок шейки матки обрабатывают раствором уксусной кислоты. При этом сосуды сокращаются, а дефект меняет цвет и текстуру. Гинеколог визуализирует стекловидные разрастания в виде виноградинок цилиндрического эпителия.
Затем проводится проба с раствором Люголя. Йод вступает в реакцию с гликогеном плоского эпителия, что сопровождается окрашиванием в коричневый цвет. Участки с цилиндрическим эпителием не темнеют.
При выполнении цитологического исследования в мазке обнаруживают лейкоциты, эритроциты и клетки многослойного, однослойного эпителия. Возможны следующие варианты заключения.
- Неосложнённая эктопия: без особенностей, пролиферация цилиндрического эпителия, цитограмма эндоцервикоза.
- Осложнённая эктопия: цитограмма воспаления.
При выявлении осложнённого варианта дефекта, перечень диагностических мероприятий расширяется. Специалисты рекомендуют выполнение:
- мазок на флору;
- бакпосев;
- ПЦР на обнаружение половых инфекций.
При наличии нарушений цикла и бесплодии назначается исследование на определение гормонального статуса, а также УЗИ.
Цервикальная эктопия не опасна, с точки зрения развития злокачественной опухоли. Тем не менее иногда рак шейки матки маскируется под доброкачественный дефект. При выявлении атипичных клеток в процессе цитологического исследования следует выполнить гистологическую диагностику, что возможно посредством биопсии тканей дефекта и выскабливания цервикального канала.
Назначение лечения происходит после полной диагностики. Неосложнённая и врождённая эктопия не подлежат лечению.
Выбор оптимальной методики лечения определяет его эффективность и является профилактикой рецидива. Все методики устранения дефекта, используемые в гинекологической практике, отличаются эффективностью.
Деструкция патологического участка не проводится при наличии воспалительного процесса. Это связано с тем, что инфекция будет препятствовать процессам регенерации. При выявлении половых инфекций и воспаления осуществляется антибактериальная терапия. Прижигание возможно только после проведённого лечения и подтверждения отсутствия инфекционных возбудителей.

Прижигание или деструкция патологических очагов проводится посредством нескольких методик. Каждая тактика имеет как положительные, так и отрицательные стороны.
В современной гинекологии успешно применяются следующие тактики лечения цервикальной эктопии.
- Диатермокоагуляция. Прижигание электрическим током или электрокоагуляция применяется с начала прошлого века. Это самый первый способ устранения с поверхности шейки матки патологических участков. Метод достаточно болезненный и травматичный. Тем не менее диатермокоагуляция имеет высокую эффективность. Кроме того, методика проста и отличается непродолжительностью. Оборудование для диатермокоагуляции находится в каждом медицинском учреждении гинекологического профиля. После прижигания образуется струп, который отходит через несколько дней, сопровождаясь незначительными коричневыми выделениями. После манипуляции остаётся рубец на шейке матки. Зачастую развиваются осложнения, например, сращение цервикального канала и присоединение инфекции. Способ не рекомендуется нерожавшим девушкам.
- Криодеструкция. Это воздействие на участок шейки матки жидкого азота, который подаётся через криозонд. По сравнению с электрокоагуляцией, эта методика менее травматична. Клетки пятна кристаллизуются и разрушаются. После манипуляции наблюдаются обильные жидкие выделения на протяжении двух месяцев. Метод эффективен только при незначительном поражении шейки матки.
- Лазерная коагуляция. Воздействие лазера приводит к испарению патологических клеток. В процессе лечения здоровая ткань практически не травмируется. Однако существует риск обсеменения здоровых участков клетками, которые подверглись испарению.
- Радиоволновая деструкция. На сегодняшний день это самый эффективный и щадящий метод лечения. В процессе удаления дефекта сосуды коагулируются, а рана стерилизуется. Это препятствует возникновению кровотечения и присоединения инфекции. Методика рекомендуется, в том числе нерожавшим пациенткам.
При адекватном выборе способа лечения можно рассчитывать на полное излечение.
Время на чтение: 5 минЧтобы ответить на вопрос о том, что такое эктопия, необходимо понять суть процесса, происходящего в организме женщины.
Под термином эктопия, понимают перемещение слоя клеток и слизистой оболочки (эпителия), покрывающих канал шейки матки, на внешнюю часть входа в матку.
Эта ложная эрозия характеризуется разрастанием внутреннего слоя канала матки в её наружную часть и проявляется как покраснение, заметное при врачебном осмотре.
Эктопия шейки матки не вызывает повреждения слизистой оболочки, поэтому болезнью не является, но в случае осложнений, становится зоной риска для развития патологий.
Именно поэтому необходимо знать симптомы возможного заболевания, чтобы своевременно провести лечение эктопии шейки матки с целью устранения осложнений.
Обычно гинекологи считают, что эктопия цилиндрического эпителия зёва шейки матки является нормальной у 40% женщин детородного возраста. По происхождению она делится на врождённую и приобретённую и в отсутствии патологии незаметна для восприятия.
Дело в том, что между наружным зевом и анатомическим внутренним зевом шейки матки, располагается цервикальный канал. Если влагалище и наружный зёв покрыты многослойным плоским эпителием, то канал покрыт цилиндрическим эпителием, продуцирующим слизь. Она является защитным барьером организма и в то же время способствует проникновению сперматозоидов.
В норме этот цилиндрический эпителий не должен выходить за пределы канала, а если это происходит, то процесс называют эктопия шейки матки.
Врождённая псевдоэрозия проявляется в результате нарушения гормонального фона или генетической предрасположенности. В случае проявления приобретённого нарушения нужно установить причины, по которым может возникать эктопия шейки матки.
Итак, причинами приобретённой ложной эрозии могут быть:
- нарушения работы иммунной системы организма;
- травмирование наружного зева или канала шейки матки;
- инфицирование и связанный с ним воспалительный процесс;
- дисфункция яичников;
- генетическая предрасположенность;
- изменение гормонального фона.
Даже приобретённая псевдоэрозия может не проявлять себя в неосложнённой форме, и только патологические изменения. такие как эктопия у шейки матки, и её симптомы дают основания для беспокойства.
Поводом для обращения к врачу могут послужить следующие проявления:
- o наличие кровотечения после полового акта;
- o боли, возникающие при близости;
- o ощущение зуда;
- o наличие белей;
- o нарушение в цикле менструаций.
В случае если имеется хотя бы один признак из перечисленных выше, необходимо обратиться к гинекологу с целью всестороннего обследования.
При обнаруженной патологии, эктопия шейки матки и её лечение на раннем этапе всегда даёт наилучший результат и является гарантией эффективной терапии.
Методы диагностики эктопии

Имеющаяся эктопия шейки матки подтверждается при посещении гинеколога, который сможет поставить диагноз, и визуально определить необходимость дальнейших процедур.
Приобретённая псевдоэрозия может быть установлена со слов пациентки или на основании медицинской карты. Необходимость лечиться может быть достоверно установлена лишь после проведения всесторонней лабораторно-клинической диагностики.
Подтверждённый диагноз ставится на основании следующих данных:
- анализа развития заболевания, появления болей, выделений, белей, зуда;
- наличие наследственных, перенесённых и венерических заболеваний;
- сроки и даты цикла менструаций;
- наличие гинекологических заболеваний, хирургического вмешательства и количества родов и беременностей;
- проводится гинекологический осмотр;
- в случае необходимости, анализ данных кольпоскопии;
- результаты исследований цитологического метода;
- анализа биопсии;
- анализ гормональных нарушений;
- наличие венерических заболеваний.
Необходимость столь подробного изучения, основана на возможном развитии онкологических и иных образований на фоне такого диагноза, как эктопия шейки матки.

Очаг псевдоэрозии на наружном зеве заметен при осмотре, но в ряде случае возникает необходимость более тщательного исследования с помощью метода кольпоскопии. Метод позволяет подробно выявить как участки выделения цилиндрического эпителия, так и зоны трансформации.
В результате суммирования всех данных, можно классифицировать наличие эктопии по степени возможного развития заболевания. Лечащий врач может оценить состояние здоровья женщины, как по клиническому состоянию, так и по клеточному составу по результатам гистологии. Необходимость лечения и стратегия будет находиться в зависимости от вида эктопии и степени её развития.
Разрастание ЦЭ (цилиндрического эпителия), в незначительном размере и не представляющее открытой для инфекций раны, квалифицируется как неосложнённая эктопия. Она не требует лечения, но нуждается в периодическом обследовании врача. Тогда как осложнённый характер развития псевдоэрозии представляет собой открытую рану и является источником возможного возникновения очага заболевания.
Что касается состава клеток тканей наружного зева шейки матки, то здесь существуют три основных проявления, а именно:
- эктопия железистая, гистология подтверждает наличие железистых образований с имеющимся воспалительным процессом;
- эктопия эпидермизирующаяся, среди разросшегося ЦЭ имеются явные очаги плоского эпителия, склонного к самозаживлению и не нуждающегося в лечении;
- эктопия папиллярная, когда ЦЭ имеет вид сосочков со своей сосудистой петлёй.
По этим диагностическим признакам гинеколог определяет необходимость лечения псевдоэрозии и выбирает наиболее эффективные применительно к каждому конкретному случаю.
Как проводится лечение ложной эрозии

Необходимость того или иного способа лечения, а также выбор метода и стратегии решает гинеколог, мы лишь рассмотрим основные способы терапии.
Целью лечения эктопии является разрушение цилиндрического эпителия, выходящего за пределы цервикального канала. После этого плоский, многослойный эпителий нарастает на пространство, окружающее наружный зев шейки матки.
Методы воздействия на ЦЭ могут быть основаны на химических, термических и физических принципах и состоят из следующих видов:
- фармакологическая и химическая коагуляция, служит для разрушения эпителия смесью кислот или с применением медикаментозного лечения;
- электрохирургия, при высокой эффективности, возникают частые осложнения при коагуляции;
- радиоволновая хирургия, эффективный метод, не оставляющий рубцов;
- криохирургия, воздействие на поражённый участок с помощью низких температур;
- термокоагуляция, воздействие прижиганием, требует местного обезболивания;
- лазерная деструкция, используется СО2 – лазер, не приводит к нарушениям и кровотечениям, отличается высокой точностью;
- хирургические методы, непосредственное воздействие на зону проявления эктопии.
Химический метод воздействия производится также с применением физиотерапевтического способа с цинком, и используя препараты Солковагин и Ваготил. При медикаментозном методе, врачи пользуются препаратом Вульностимулин, который возможно комбинировать с другими видами лечения.
Радиоволновой метод заключается в использовании высокочастотного излучения, которое испаряет верхний слой ЦЭ и позволяет появляться плоскому эпителию. Метод не вызывает осложнений в виде рубцов, поэтому популярен у пациенток, планирующих последующее зачатие.
Криодеструкция воздействует на очаг поражения путём глубокой заморозки и оттаивания, но эффективность его не слишком высока, поскольку довольно трудно оценить глубину воздействия в каждом частном случае.
Термокоагуляция даёт неплохой эффект и заключается в прижигании ЦЭ с целью замещения его в дальнейшем плоским эпителием. Метод болезненный и с долгим процессом заживления.
Лазерная деструкция является наиболее высокоточным методом и не повреждает здоровые ткани, а при кровотечении позволяет осуществить коагуляцию повреждённых сосудов. Метод отличается повышенной эффективностью.
После проведения лечения необходим щадящий режим. Существует риск повторного кровотечения или иных нежелательных явлений.
Чтобы этого избежать, нужно выполнять ряд несложных требований, а именно:
- воздерживаться от половой жизни в течение месяца, существует риск повреждения заживающей ранки и занесения инфекции;
- физические нагрузки противопоказаны, поскольку напряжение мышц может вызвать кровотечение;
- не пользоваться тампонами и не проводить спринцевание;
- не переохлаждаться во избежание инфицирования организма;
- при любых недомоганиях обращаться к лечащему врачу.
В дальнейшем, дабы предотвратить рецидивы, необходимо посещать гинекологический кабинет не реже двух раз в год, своевременно лечить мочеполовые заболевания, а также избегать переохлаждения. Нужно быть разборчивыми в выборе половых партнёров, соблюдать гигиену и вести здоровый образ жизни.
Мы рассмотрели эктопию шейки матки, всесторонне осветив причины, симптомы, и лечение при заболеваниях. Не всегда псевдоэрозия требует лечения, но наблюдать за своим здоровьем нужно всегда.
Невнимательность может привести к состоянию, когда лечение будет длительным, дорогим и не всегда эффективным. Следите за собой и при малейших недомоганиях обращайтесь к врачу.




